Как стать донором костного мозга в россии

Оглавление:
- Как стать донором костного мозга
- Не костный и не мозг
- Последствия донорства костного мозга для человека
- Трансплантация костного мозга
- Как стать донором костного мозга?
- Как стать донором костного мозга в России?
- Как стать донором костного мозга?
- Донорство костного мозга за деньги
- Вы можете стать донором, если:
- Как стать донором костного мозга: десять шагов к цели
- Донорство костного мозга: кто, что, где и сколько стоит
Как стать донором костного мозга
27 июля 2020
Заботясь и сохраняя свое здоровье можно помочь и тем, кто здоровьем обделен. Так, один из вариантов, зарегистрироваться в регистре доноров костного мозга и возможно спасти чью-то жизнь. Донорство в России, как и во всем мире добровольное.
• При необходимости пересадки у больного проводится такое же исследование.
Исходя из полученных результатов, подбирается подходящий по совпадению генотипа кандидат.
Совпадение генов совместимости возможно не только у родственников, но и у совершено незнакомых далеко живущих друг от друга людей.
• Как берут костный мозг у донора и как происходит пересадка • Выделяется несколько видов пересадки. Каждый из них имеет свои преимущества и недостатки. Способ подбирается исходя из вида болезни пациента и выбранной клиники.
Специалисты разных стран считают наиболее приемлемыми разные методики проведения пересадки. Сам процесс пересадки вне зависимости вида во многом схож.
• Пересадка всегда несет в себе риск отторжения клетками организма чужеродных клеток. Именно поэтому так важен процесс тщательного подбора подходящего донора. Когда необходимый вариант определен — пациента начинают готовить к операции.
• В первую очередь, исходя из результатов многочисленных исследований, оценивается физическое состояние пациента и его способность перенести процедуру пересадки. • Обязательной является химиотерапия.
Необходимо это для уничтожения пораженных элементов в костном мозге.
Самым трудный период наступает, когда начинается адаптация пациента к введенным клеткам. Они, попадая в кости, начинают делиться и приживаться. Процесс адаптация может занимать от 2 недель до месяца.
В этот период возможен риск отторжения чужеродных клеток. По этой причине пациент всегда находится только в стационаре под круглосуточным присмотром специалистов. В палате поддерживается стерильность, больному проводятся переливания крови.
Назначается прием антибиотиков и лекарств снижающих риск отторжения введенных клеток. Сколько стоит костный мозг и сколько платят донору Донорство во всем мире не оплачивается.
Не костный и не мозг
Рубрикатор <>

8.10.2018 Первой в мире успешной трансплантации костного мозга на днях исполнится 50 лет, но в этой сфере по-прежнему живут удивительные заблуждения.
Причем даже среди тех, кто связан с темой по долгу службы. Мы решили собрать главные ошибки и рассказать, как все устроено на самом деле. «Донор костного мозга, это как?
Череп вскрывают, что ли?» (из вопросов медицинскому директору Национального регистра доноров костного мозга имени Васи Перевощикова Ольге Макаренко перед донорской акцией в городе Каменске-Уральском, 15.09.2018, vk.com).
На самом деле. В костном мозге нет нервных клеток, костный мозг – вообще не мозг.
Это главный кроветворный орган человека. Он находится внутри тазовых костей, ребер, грудины, костей черепа, в эпифизах (расширенных концах) длинных трубчатых костей и представляет собой мягкую, пронизанную сосудами массу ярко-красного цвета с большим количеством гемопоэтических стволовых клеток.
Это «клетки-заготовки», которые пока не определились со своим будущим и могут превращаться в клетки разных типов. В костном мозге из стволовых клеток образуются клетки крови – лейкоциты, эритроциты и тромбоциты, которые затем попадают в кровеносную систему через капилляры.
На костный мозг приходится примерно 5% веса человека. «Сара: Тете Косиме нужно кое-что.
Это называется костный мозг. Его возьмут из твоего бедра. И им придется использовать большой шприц.
Кира: Я не люблю шприцы. Сара: Я знаю. Но ты заснешь. И ничего не почувствуешь.
Кира: Тетя Косима умрет, если я этого не сделаю? Сара: Ей очень нехорошо. Поэтому, скорее всего, да.
Кира: Ну тогда… я согласна» (из сериала «Темное дитя», 2-й сезон, 9-я серия).
На самом деле. Для пересадки костного мозга нужен не костный мозг как таковой, а гемопоэтические (кроветворные) стволовые клетки.
Процедура длится несколько часов, наркоз не требуется. А первый способ предполагает общую анестезию: из тазовых костей с помощью нескольких пункций берут до 5% костного мозга донора – это примерно литр смеси костного мозга и крови.
Как правило, способ выбирает сам донор. «Мне 42, группа крови 2+ <…> Срочно буду донором костного мозга, недорого» (объявление на сайте ). На самом деле. Совместимость костного мозга двух неродственников – большая редкость, в среднем – 1 на 10 тыс.
Ткани донора и реципиента должны быть как можно более (в идеале – полностью) совместимы, иначе на чужеродный белок в организме может возникнуть иммунная реакция.
Требования к совместимости тканей различны. В случае костного мозга сложность в том, что может возникнуть не только
Последствия донорства костного мозга для человека
Костный мозг — орган кровеносной системы, выполняющий функцию гемопоэза (кроветворения).
Множество заболеваний, связанных с нарушением процесса обновления крови, возникают у различных категорий населения.
А значит, рождается потребность в трансплантации стволовых клеток. Для такой операции необходим человек, чей генетический материал подойдет реципиенту.
Донорство костного мозга многих пугает, так как люди попросту не знают о возможных последствиях пересадки. Возможности пересадки Без трансплантации костного мозга не обойтись при болезнях, которые связаны с нарушением деятельности этого органа или иммунной системы.
Обычно трансплантация нужна при злокачественных болезнях крови:
- Лимфома (сюда входят болезнь Ходжкина и неходжкинские лимфомы) — заболевание, характеризующееся накоплением опухолевых лимфоцитов.
- Лейкоз (еще называют «лейкемия» или «белокровие») — заболевание, характеризующееся нарушением процесса кроветворения: клетки не успевают созревать, а сразу делятся, не проходя дальнейшие этапы. Если несозревших клеток много, то они вытесняют нормальные кроветворные тельца. Лейкоз бывает нескольких видов: острый миелобластный (когда миелоциты останавливаются на стадии миелобластов, не превращаясь в промиелоциты), острый лимфобластный (когда лимфоциты останавливаются на стадии лимфобластов, не превращаясь в пролимфоциты), хронический миелолейкоз (похож по принципу на острый миелобластный, но болезнь развивается медленнее), плазмоцитома (превращение нормальных клеток плазмы в миеломные).
Также пересадка стволовых клеток необходима при незлокачественных болезнях:
- Дефициты иммунитета: ВИЧ-инфекция (приобретенное заболевание), тяжелый иммунодефицит (врожденный);
- Болезни костного мозга: анемия Фанкони (ломкость хромосом), апластическая анемия (угнетение процесса кроветворения);
- Тяжелые заболевания метаболизма: синдром Хантера (болезнь, сцепленная с X хромосомой, характеризующаяся накоплением жиров и белко-углеводов в клетках), адренолейкодистрофия (характеризуется накоплением жирных кислот в клетках);
- Аутоиммунные заболевания: красная волчанка (воспаление соединительной ткани, характеризующееся поражением самой ткани и сосудов микроциркуляторного русла), ревматоидный артрит (поражается соединительная ткань и мелкие сосуды периферии).
Во врачебной практике эти заболевания лечат облучением. Но такие методы убивают не только опухолевые клетки, но и здоровые.
Поэтому после интенсивной химиотерапии поврежденные или уничтоженные гемопоэтические клетки заменяют при пересадке на здоровые.
Этот метод лечения не гарантирует 100% выздоровления, но может продлить жизнь больному. Посмотрите видео о трансплантации костного мозга: к содержанию ↑ Подбор клеток Материал для пересадки клеток может быть получен:
- От однояйцевого близнеца.
- От нуждающегося, его болезнь длительный период времени может быть в ремиссии (невыраженные симптомы и приемлемые анализы). Такую пересадку называют аутологической.
Трансплантация костного мозга
Наверно все мы когда-то слышали о донорстве костного мозга (донорстве стволовых клеток), но особо не интересовались что это и для чего нужно. Попробуем разобраться. — это клетки нашего организма, с помощью которых происходит так называемый гемопоэз — процесс кроветворения, образования клеток крови.
При тяжелых гематологических, онкологических и генетических заболеваниях методы лечения (химиотерапия, облучение) убивают болезнь, но полностью подавляют функционирование костного мозга, поэтому больному необходима гемопоэтических стволовых клеток для восстановления в организме.
В качестве источника ГСК для трансплантации используют или , а также , собранную после рождения ребенка. Но т.к. хранением пуповинной крови занимаются только коммерческие организации, а использование собственных клеток пуповинной крови желательно лишь в очень редких случаях, основными источниками ГСК остаются костный мозг и периферическая кровь.
Для того, чтобы свести иммунный конфликт к минимуму, донор и реципиент должны максимально совпадать по генетическому набору белков, так называемой . Анализ для определения генетического набора белков называется HLA-типированием.
Для проведения такого анализа требуется всего 3-4 мл крови потенциального донора (при некоторых видах HLA-типирования — около 10 мл).
Наибольшие шансы найти донора обычно бывают среди родных братьев и сестер больного: вероятность полной совместимости с братом или сестрой составляет 25%.
Если же в семье нет совместимого донора, то ведется поиск неродственного донора. Так как вероятность совместимости со случайно выбранным донором в этом случае очень низка, зачастую необходимо вести поиск среди многих тысяч людей.
Для целей такого поиска существуют регистры потенциальных доноров костного мозга и гемопоэтических стволовых клеток, где хранятся данные о результатах типирования огромного количества добровольцев. Вступить в регистр очень просто. Нужно сдать кровь из вены (обычно 4-9 мл) на типирование и подписать соглашение о вступлении в регистр.В России также существуют следующие регистры доноров костного мозга: 1.
в Петрозаводске, 2. в Самаре, 3. в Санкт-Петербурге, 4. , , 5.
в Москве, 6. в Челябинске, 7. в Санкт-Петербурге, 8. в Новосибирске, 9. в Екатеринбурге. Адреса, где можно сдать кровь на типирование на постоянной основе в регионах России, обновляются на сайте .
Как стать донором костного мозга?
>> >> Апрель 12, 2020 125 Время чтения: 3 мин.

(11 оценок, среднее: 5,00 из 5)

Загрузка.

Информацию о том, как стать донором костного мозга, можно найти на сайте Российского фонда помощи.
Российский регистр имени Васи Перевощикова или база данных доноров костного мозга (кроветворных стволовых клеток) формируется с 1 октября 2020 года.
Сегодня в национальной базе зарегистрировано более 85000 потенциальных доноров.
- Аллогенная трансплантация – это пересадка пациенту небольшого количества стволовых клеток из костей или крови здорового человека. Введенные клетки возвращают кроветворные функции организма, стимулируют процесс образования лейкоцитов, эритроцитов и тромбоцитов. Данный тип трансплантации необходим для лечения больных лейкозом, нейробластомой, апластической анемией, поражениями лимфатической системы и другими дефектами крови. Национальный регистр ТКМ позволяет найти донора быстрее, чем при обращении в иностранные донорские базы. На сегодняшний день зарегистрированных доноров недостаточно для оказания помощи каждому пациенту. Ежегодно в России ожидают пересадки по 9-10 тысяч человек. Выполняется около 1500 операций. База регистра слишком мала, и шанс подобрать подходящий HLA-тип составляет 1:10000. Привлечение иностранных доноров стоит 10 раз дороже. Национальный регистр им. Васи Перевощикова создается силами энтузиастов за счет пожертвований от граждан и организаций. Государство не участвует в финансировании Регистра ТКМ. С 2020 года любой человек от 18 до 50 лет пройти процедуру типирования. Основное требование – это отсутствие онкологических заболеваний, туберкулеза, ВИЧ, диабета, малярии, гепатитов В и С. Участник программы сдает 4-9 мл крови для установления HLA-фенотипа или наличия набора генов. Это позволяет проверить, подойдут ли донорские клетки для пересадки. Российский регистр доноров им. Васи Перевощикова состоит из восьми локальных регистров на базе следующих учреждений:
- НИИ детской онкологии им. Р.М. Горбачевой Санкт-Петербурга; Челябинская областная станция переливания крови (СПК); Самарская областная СПК; Ростовская областная СПК; Свердловская областная клиническая больница № 1.
Сдать кровь на типирование и зарегистрироваться в национальном регистре можно через НМИЦ гематологии Минздрава, РосНИИГТ ФМБА России, республиканских клинических больницах, станциях переливания крови, лабораториях «Инвитро», «МедЛабЭкспресс» и т.д. Процесс регистрации в донорской базе данных достаточно прост и включает в себя следующие шаги: обращение в одно из вышеперечисленных медучреждений или центров для изучения списка донорских акций, заполнение анкеты;
Как стать донором костного мозга в России?
Сегодня процесс пересадки стволовых клеток – наиболее действенный метод лечения онкологических, наследственных, гематологических, аутоиммунных заболеваний как у взрослых, так и у малышей. Этому вопросу и будет посвящена данная статья.
Многие никак не связывают такие понятия, как стволовые клетки и трансплантация костного мозга, но они тесно взаимосвязаны между собой. Ведь этот способ донорства – и есть пересадка.
Они быстро размножаются и дают здоровое потомство. Гемопоэтические клетки – предшественники кровяных, а также иммунитета человека. Пересаженные больному стволовые клетки восстанавливают кроветворение организма, увеличивают стойкость к вирусам.
Другой возможности для получения этих клеток, кроме того, как стать донором костного мозга, нет.
Источником могут быть разные ткани человеческого организма. У нас стволовые клетки находятся в кроветворном веществе, которое есть в костях.
Больше всего оно наблюдается в тазовых, грудных костях, позвоночнике.
На протяжении долгого времени гемопоэтические стволовые клетки образовывались только в костном мозге. По этой причине большинство иностранных регистров имеют одноименное название.
Их именуют донорами костного мозга. В 90-х годах было научно доказано, что благодаря введению в организм человека специальных препаратов можно на короткий срок вывести стволовые клетки из места их образования в кровяной поток, а из него с помощью специальной аппаратуры извлечь их.
На что еще нужно обратить внимание перед тем, как стать донором костного мозга?
В Самаре более десяти лет назад был создан банк пуповинной крови на базе Клинического центра клеточных технологий.
Там научились получать стволовые клетки иным способом. К глубокому сожалению, в России такие программы находятся в зачаточном состоянии. Нет полноценного регистра и государственной поддержки.
Меры по созданию данной базы по пересадке постепенно начинают вводиться. Скаждым годом доноров становится все больше.
Для увеличения числа добровольцев важно информировать население, проводить обучающие семинары и лекции.
Когда в семье случилась беда, и родственники хотят помочь больному, вскоре перед ними встает вопрос о том, как стать донором костного мозга. Ведь именно его необходимо пересадить близкому человеку. Но не всегда родственные связи способны помочь в этом вопросе, так как только около 30% близких имеют полную совместимость стволовых клеток.
Идеальный вариант — трансплантация костного мозга от близнеца, но это единичные случаи. Если среди близких людей совместимости нет, то необходимо прибегнуть к помощи базы данных доноров костного мозга нашей страны.
Но их количество ничтожно мало.
Поэтому следующим шагом к поиску доноров является обращение к зарубежным регистрам.
Но важно понимать, что это очень дорогостоящая процедура, стоимость которой равна нескольким десяткам тысяч евро.
Многие страны активно ведут работу по расширению неродственных донорских списков стволовых гемопоэтических клеток.
Это связано с распространением заболеваний, которые могут быть вылечены только таким способом.
Как стать донором костного мозга?
Содержание статьи Опасно ли это для здоровья? Кому может понадобиться трансплантация костного мозга?
Подробности в этой статье. Беда и болезнь часто приходят неожиданно.
Это – то, что может случиться с каждым, поэтому так важно помогать друг другу.
Многие люди остаются в одиночестве со своим недугом, но медицина развивается и многие заболевания, которые еще недавно считались неизлечимыми сегодня уже успешно поддаются терапии. Так ряд тяжелых заболеваний можно победить с помощью трансплантации костного мозга. К ним относятся:
- Поражения лимфатической системы;
- Нейробластома;
- Онкологические заболевания крови;
- Апластическая анемия;
- Наследственные заболевания крови.
Если вы хотите стать донором, становится актуальным вопрос: как стать донором костного мозга?
Постараемся на него ответить!
Чтобы найти донора костного мозга, люди, страдающие одним из этих заболеваний, обращаются в Национальный регистр доноров костного мозга. В этом регистре по данным за 2016 год более 51 тысячи потенциальных доноров костного мозга. В этом регистре есть собственные лаборатории, а также хранятся две базы данных:
- Персональных данных доноров.
- HLA-фенотипов.
В первую базу данных есть доступ у сотрудников медицинских организаций, врачей-гематологов.
Там они могут найти потенциального донора для своих пациентов. Доступ во вторую базу строго засекречен.
Только сам сотрудник Национального регистра может зайти туда, так как некоторые доноры желали бы оставаться анонимными.
Когда гематолог видит подходящего донора для пациента, он обращается в регистр, сотрудники регистра обращаются к самому потенциальному донору.
За время нахождения в регистре он мог изменить свое решение, его состояние здоровья также могло измениться, поэтому сотрудники регистра уточняют, готов ли донор к трансплантации костного мозга.
Если донор согласен, его приглашают в клинику, где проводят анализ по подтверждению типирования.
Врачи должны минимизировать риски того, что новый костный мозг не приживется у пациента. Если на этом этапе тоже не возникает вопросов, в следующий раз донор приезжает на саму процедуру трансплантации, которая проводится максимально комфортно для донора.
Донор не встречается с получателем костного мозга, но, если операция проходит успешно, через определенное время при согласии обоих участников процесса может состояться встреча. Теперь мы расскажем о том, как стать донором костного мозга. Чтобы стать донором костного мозга, надо в первую очередь зарегистрироваться в том самом Национальном регистре.
Сама регистрация ни к чему не обязывает, это просто банк данных. За много лет или даже за всю жизнь человека может не встретиться ни один пациент, нуждающийся именно в костном мозге конкретного донора.
Регистрация говорит лишь о потенциальной готовности человека поделиться своим костным мозгом.
При этом важно, что у человека не вынимают какой-то жизненно важный орган. О том, как проводится процедура забора костного мозга мы расскажем ниже.
- Для начала надо убедиться, что у вас нет противопоказаний.
Донорство костного мозга за деньги
Регистры представляют собой обширную базу потенциальных доноров костного мозга.
Их начали формировать еще в конце 20 века в Европе и США. На настоящий день, сеть настолько разрослась, что национальный регистр США имеет базу с 9 миллионами доноров, а один из немецких регистров около 5 миллионов.
Существует также и международный мировой регистр IBMTR, в котором объединена информация о 20 миллионах доноров. В России эти цифры гораздо скромнее. В настоящее время имеются данные примерно о 50 тысячах доноров.
Пересадка костного мозга не означает, что у донора изымают его мозг целиком и отдают реципиенту – человеку, нуждающемуся в нем. Сама пересадка подразумевает внутривенное ведение стволовых клеток костного мозга донора реципиенту. Это позволяет восстановить подорванную систему кроветворения больного.
Пораженная болезнью и сочетанием высоких доз лекарств с лучевой терапией, система крови испытывает значительное угнетение и не имеет способности восстановиться самой без помощи извне. Костный мозг берется из тазовых костей специальными широкими иглами. Операция может длиться несколько часов.
В ходе вмешательства производится забор лишь нескольких процентов костного мозга.
Донору разрешается покинуть клинику в тот же день. В течение нескольких суток будет ощущаться некоторая болезненность в костях, которую можно легко снять обезболивающими препаратами. Полное восстановление костного мозга произойдет в двухнедельный период.
Для трансплантации у донора костного мозга его госпитализируют в больницу на сутки.
Данная процедура обязательно проходит под общим наркозом.
Перед тем как стать донором костного мозга, обязательно нужно пройти медицинское обследование на предмет переносимости анестезии. Перед тем как провести процедуру передачи костного мозга, пациенту необходимо пройти интенсивный курс химиотерапии, т.е радикального облучения, которое нужно для возможности уничтожить больной костный мозг. Далее, производится процедура пересадки плюрипотентных СК при помощи внутривенной капельницы.
По времени процесс займет около одного часа.
Донорские клетки, попадая в кровоток больного, начинают приживаться. Для того, чтобы ускорить процедуру, медики применяют те средства, с помощью которых можно простимулировать работу органа кроветворения.
Забор костного мозга производится в операционной. Пациент в этот момент находится под общим наркозом, для возможности минимизировать вероятность снижения неприятных ощущений больным и получения травмы. Специальную иглу, имеющую ограничитель вводят в подвздошную или бедренную тазовую кость где содержится наиболее количество нужного материала.
В основном, для того, чтобы получить необходимое количество жидкости, производятся повторные проколы. Разрезать либо зашивать ткань нет никакой необходимости.
Вся процедура производится при помощи шприца и иглы. Нужное количество костного мозга донора будет зависеть от концентрации стволовых клеток в полученном веществе и от размеров пациента. В основном, производят набор 950-2000 мл костного мозга и крови.
Вы можете стать донором, если:
Рубрикатор • Вам от 18 до 45 лет • Ваш вес более 50 кг • У вас нет абсолютных противопоказаний (список ниже) Если вы не уверены в том, что состояние здоровья позволит вам при всем желании стать донором, обратитесь за консультацией к профильному врачу-специалисту.
Для тех, кому здоровье не позволяет стать донором, есть другие способы .
• Злокачественные новообразования • Болезни крови • Органические заболевания центральной нервной системы • Полное отсутствие слуха и речи • Психические заболевания • Наркомания, алкоголизм • Диффузные заболевания соединительной ткани • Лучевая болезнь • Болезни эндокринной системы в случае выраженного нарушения функций и обмена веществ • Остеомиелит острый и хронический • Оперативные вмешательства по поводу резекции органа (желудок, почка, желчный пузырь, селезенка, яичники, матка и пр.) и трансплантации органов и тканей • СПИД, носительство ВИЧ-инфекции • Сифилис, врожденный или приобретенный • Вирусные гепатиты, положительный результат исследования на маркеры вирусных гепатитов (HBsAg, Anti-HCV) • Туберкулез (все формы) • Бруцеллез • Сыпной тиф • Туляремия • Лепра • Эхинококкоз • Токсоплазмоз • Трипаносомоз • Филяриатоз • Ришта • Лейшманиоз • Гипертоническая болезнь 2–3-й степени • Ишемическая болезнь сердца • Атеросклероз, атеросклеротический кардиосклероз • Облитерирующий эндартериит, неспецифический аортоартериит, рецидивирующий тромбофлебит • Эндокардит, миокардит • Порок сердца • Бронхиальная астма • Бронхоэктатическая болезнь, эмфизема легких, обструктивный бронхит, диффузный пневмосклероз в стадии декомпенсации • Ахилический гастрит • Язвенная болезнь желудка и двенадцатиперстной кишки • Хронические заболевания печени, в том числе токсической природы и неясной этиологии • Калькулезный холецистит с повторяющимися приступами и явлениями холангита • Цирроз печени • Диффузные и очаговые поражения почек • Мочекаменная болезнь • Озена • Прочие острые и хронические тяжелые гнойно-воспалительные заболевания • Остаточные явления увеита (ирит, иридоциклит, хориоретинит) • Высокая миопия (6 диоптрий и более) • Трахома • Полная слепота • Распространенные заболевания кожи воспалительного и инфекционного характера • Генерализованный псориаз, эритродермия, экземы, пиодермия, сикоз, красная волчанка, пузырчатые дерматозы • Грибковые поражения кожи (микроспория, трихофития, фавус, эпидермофития) и внутренних органов (глубокие микозы) • Гнойничковые заболевания кожи, фурункулез
Как стать донором костного мозга: десять шагов к цели
Рубрикатор 20.01.2016 Донорство костного мозга во всем мире БЕЗВОЗМЕЗДНО, ДОБРОВОЛЬНО, АНОНИМНО Вам от 18 до 45 лет? У вас не было серьезных заболеваний?
Вы готовы потратить время для спасения чьей-то жизни?
Хотите присоединиться к регистру доноров костного мозга? Но не знаете, как это сделать? 1. С 1 октября 2020 года любой доброволец, решивший стать потенциальным донором костного мозга, может сдать кровь на типирование в ближайшем медицинском офисе «Инвитро».
Если в вашем городе нет лабораторий «Инвитро», ознакомьтесь со списком ближайших . Если вашего города нет в списке, напишите письмо на .
Наши сотрудники свяжутся с вами и помогут организовать акцию по привлечению доноров в вашем регионе. 2. Вы подписываете соглашение о вступлении в регистр доноров костного мозга (кроветворных стволовых клеток). 3. Вы сдаете 4-9 мл крови для определения вашего HLA-фенотипа – набора генов, отвечающих за тканевую совместимость.
4. В лаборатории определяется ваш HLA-фенотип. 5. Вы в регистре, вы – потенциальный донор костного мозга.
Через какое-то время вы можете стать реальным донором, но можете и никогда им не стать. Это зависит от того, подойдет ли когда-нибудь ваш HLA-фенотип конкретному пациенту.
6. Вас попросят информировать сотрудников регистра о перемене места жительства, номера телефона, изменениях в состоянии здоровья. 7. Если клетки, совместимые с вашими, понадобятся конкретному пациенту, и вы подтвердите свое согласие стать донором, вам будет предложено приехать в клинику, где подробно расскажут о процедуре заготовки кроветворных стволовых клеток. Прежде чем стать реальным донором, вы пройдете полное медицинское обследование, цель которого – сделать забор клеток максимально безопасным.
8. Заготовка ваших кроветворных стволовых клеток может быть выполнена одним из выбранных вами способов.
– Непосредственно из костного мозга: проколов тазовую кость, у вас под наркозом возьмут небольшую часть костного мозга при помощи стерильного шприца; операция продлится около 30 минут; вы проведете в стационаре около двух дней; после операции вы будете испытывать болезненные ощущения, легко снимаемые таблетками от боли; ваш костный мозг полностью восстановится в срок от одной недели до одного месяца.
– Из периферической (венозной) крови: предварительно вам дадут препарат, «выгоняющий» кроветворные клетки из костного мозга в кровь; кровь возьмут из вены на одной руке, она пройдет через прибор, сепарирующий клетки, и вернется в вену на другой руке; вы проведете в кресле примерно пять-шесть часов, сможете при этом читать, смотреть телевизор; анестезия не требуется; ваши клетки полностью восстановятся в срок от одной недели до одного месяца. 9. По крайней мере два года ваш реципиент не будет знать, кто стал его донором.
10. Вы в любой момент можете без объяснения причин отказаться от своего намерения стать реальным донором. Но, прежде чем откажетесь, вспомните о пациенте – генетическом «близнеце», с которым совпал ваш HLA-фенотип.
Донорство костного мозга: кто, что, где и сколько стоит
- /
370868 14.02.2016 /
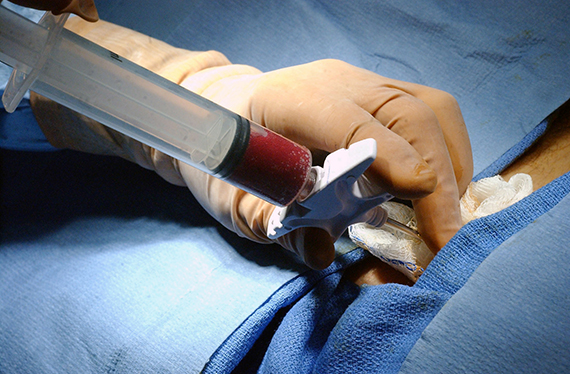
Фото с сайта В феврале 2016 в нескольких городах России проходила акция «Спаси жизнь ребенку с лейкозом», организованная «Русфондом» и медицинской лабораторией «Инвитро».
Ее участники сдавали кровь на типирование, чтобы войти в Национальный регистр доноров костного мозга. Трансплантация костного мозга (ТКМ) используется, прежде всего, при лечении онкологических заболеваний, таких как лейкозы, поражения лимфатической системы, нейробластома, а также при апластической анемии и ряде наследственных дефектов крови.
Не следует думать, что больному «меняют» его костный мозг на чей-то еще.
На самом деле пациент получает внутривенно гемопоэтические стволовые клетки здорового человека, которые восстанавливают способность организма к кроветворению. Эти клетки могут развиваться, превращаясь в эритроциты, лейкоциты и тромбоциты.
В России ТКМ начали в 1990-х годах.
Введение здоровых гемопоэтических стволовых клеток бывает необходимо, когда онкологический больной получает высокие дозы лекарств, иногда в сочетании с лучевой терапией, в результате чего кроветворение подавляется и не может восстановиться самостоятельно. Иногда это единственный способ спасти человека, но он несет в себе и серьезные риски.
Возможны острые иммунные реакции, когда клетки донора распознаются клетками реципиента как чужеродные и наоборот. В этом случае может произойти отторжение донорских стволовых клеток организмом больного или иммунная атака донорских клеток на его ткани. Врачи могут не решиться проводить трансплантацию до наступления у пациента прочной ремиссии, как в случае с , героиней программы «Пусть говорят».
Опасно также проводить эту процедуру при тяжелых сопутствующих заболеваниях, например, инфекционных. Донором для пересадки костного мозга может быть и сам пациент. Это наиболее простой способ, поскольку иммунологические проблемы при нем не возникают.
Если у онкологического больного не поражен костный мозг, у него могут заранее взять некоторое количество кроветворных стволовых клеток, а потом, после проведения интенсивной терапии, ввести ему их обратно.
Добровольные доноры требуются для так называемой аллогенной трансплантации, когда клетки берутся у другого человека. Чтобы проверить, подходит ли костный мозг для пересадки, у потенциального донора берется на анализ кровь и проводится типирование – определение HLA-фенотипа, то есть набора генов, отвечающих за совместимость тканей.
Большая вероятность такой совместимости есть у родственников, причем отец или мать обычно реже подходят на роль донора, чем брат или сестра. Однако идеальным донором – с таким же HLA-типом, как у больного — может оказаться и совершенно незнакомый человек, живущий в другом полушарии.
Найти такого человека возможно только с помощью специальных регистров.
Регистры для поиска потенциальных доноров костного мозга начали создаваться в Европе и США еще в 80-х гг.
Одними из первых возникли Фонд Энтони Нолана в Англии и Фонд Стефана Морша в Германии.
Донорство костного мозга: как это происходит, цена процедуры для донора и для реципиента
Вы здесь: » » »

Заботясь и сохраняя свое здоровье можно помочь и тем, кто здоровьем обделен. Так, один из вариантов, зарегистрироваться в регистре доноров костного мозга и возможно спасти чью-то жизнь.
Донорство в России, как и во всем мире добровольное.
Никто не может принудить человека, но, к сожалению, не все могут подойти под эту роль.
Содержание Требования к кандидатам:
- человек не болел и не болен гепатитами В и С, туберкулезом, малярией, ВИЧ, онкологическими заболеваниями или диабетом.
- возрастная группа 18−50 лет;
Внимание!
Необходимо отчетливо понимать, что в случае обращения с предложением сдать свой биоматериал, необходимо будет потратить время и испытать некоторые неприятные ощущения, связанные с забором материала! Приветствуется информировать сотрудников службы ведения регистра доноров о смене своего номера телефона или адреса проживания. Перед забором костного мозга необходимо пройти лабораторное исследование крови на определение HLA-фенотипа (нужно пройти типирование).
Без согласия врачи не вправе внести кандидата в регистр, необходимо лично подписать бланк с согласием на внесение личных данных в регистр. При необходимости пересадки у больного проводится такое же исследование. Исходя из полученных результатов, подбирается подходящий по совпадению генотипа кандидат.
Совпадение генов совместимости возможно не только у родственников, но и у совершено незнакомых далеко живущих друг от друга людей. Выделяется несколько видов пересадки.
Каждый из них имеет свои преимущества и недостатки.
Способ подбирается исходя из вида болезни пациента и выбранной клиники. Специалисты разных стран считают наиболее приемлемыми разные методики проведения пересадки. Сам процесс пересадки вне зависимости вида во многом схож.
Узнайте, Как происходит забор донорских клетокПересадка всегда несет в себе риск отторжения клетками организма чужеродных клеток. Именно поэтому так важен процесс тщательного подбора подходящего донора. Когда необходимый вариант определен — пациента начинают готовить к операции.
В первую очередь, исходя из результатов многочисленных исследований, оценивается физическое состояние пациента и его способность перенести процедуру пересадки. Обязательной является химиотерапия. Необходимо это для уничтожения пораженных элементов в костном мозге.
Если для пересадки будут использоваться клетки больного, то забор ткани производится до проведения химиотерапии. После этого материал проходит очищение и используется для пересадки после курса облучения. Спустя несколько дней пациенту устанавливается катетер на шее.
Через него будут вводиться здоровые клетки и все необходимые лекарства.Как происходит пересадка костного мозгаСамым трудный период наступает, когда начинается адаптация пациента к введенным клеткам.